Spletna revija za znanstvenike, strokovnjake
in nevroznanstvene navdušence
Naslovnica Članki Intervjuji Mnenja Zdravje Korenine eSinapsa Številke ![]()
Netravmatska lokalizirana konveksitetna subarahnoidna krvavitev
letnik 2013, številka 6
uvodnik
Slepa recenzija za boljšo kvaliteto
Miha Pelko
članki
Odstranjevanje možganskih tumorjev pri budnem bolniku
Andrej Vranič, Jasmina Markovič, Blaž Koritnik
Zmedena bolnica, ki nič ne vidi ali PRES
Manja Hribar, Vid Zgonc
Manja Hribar
Sistemska skleroza in ishemična možganska kap - vzročna povezanost ali le koincidenca?
Mateja Repar, Janja Pretnar Oblak
Netravmatska lokalizirana konveksitetna subarahnoidna krvavitev
Mateja Repar, Fajko F. Bajrović
Klemen Grabljevec
Z omejevanjem spodbujajoča terapija pri bolnikih po nezgodni možganski poškodbi
Dejana Zajc, Klemen Grabljevec
aktualno
Mara Bresjanac, Nadja Jarc
Nena Golob
mnenja
Kaj se lahko naučimo o poškodbi možganov iz knjige »Misli, ki jokajo« avtorja Andreja Pegana
Klemen Grabljevec
Recenzija knjige Pojasnjena zavest
Simon Brezovar
korenine
Mara Bresjanac
kolofon
letnik 2013, številka 6
Netravmatska lokalizirana konveksitetna subarahnoidna krvavitev (kSAK), ki je opredeljena s prisotnostjo krvi v enem ali nekaj sosednjih sulkusih na možganski konveksiteti in odsotnostjo krvi v bazalnih cisternah, možganskih ventriklih ali parenhimu, je redka vrsta SAK. Lahko je posledica širokega spektra žilnih in nežilnih vzrokov, zato pogosto predstavlja diagnostičen problem. V tem prispevku obravnavava njene najpogostejše vzroke, klinično sliko, diagnostiko in prognozo.

 Lokalizirana konveksitetna subarahnoidna krvavitev (kSAK) je opredeljena s prisotnostjo krvi v enem ali nekaj sosednjih sulkusih na možganski konveksiteti in odsotnostjo krvi v bazalnih cisternah, možganskih ventriklih ali parenhimu 1 2. Netravmatska kSAK je sicer redka, vendar so jo v nekaterih nedavnih manjših serijah primerov ugotovili celo pri 0,9 do 5,4 % vseh bolnikov s SAK 1 2 3. O njej so poročali v povezavi s številnimi boleznimi oziroma motnjami, kot so: cerebralna amiloidna angiopatija (CAA), posteriorni reverzibilni encefalopatski sindrom (PRES), reverzibilni cerebralni vazokonstrikcijski sindrom (RCVS), žilne malformacije, neoplazme, koagulopatije, vaskulitis, tromboza možganskih venskih sinusov ali ven (TVS), kavernom, možganski absces, bakterijski meningitis, hipofizna apopleksija, arterijska disekcija ter uživanje kokaina in amfetamina 2 4. Zaradi širokega spektra možnih žilnih in nežilnih vzrokov, kSAK pogosto predstavlja diagnostičen problem 5. V nadaljevanju prispevka obravnavava najpogostejše vzroke, klinično sliko, diagnostiko in prognozo kSAK.
Lokalizirana konveksitetna subarahnoidna krvavitev (kSAK) je opredeljena s prisotnostjo krvi v enem ali nekaj sosednjih sulkusih na možganski konveksiteti in odsotnostjo krvi v bazalnih cisternah, možganskih ventriklih ali parenhimu 1 2. Netravmatska kSAK je sicer redka, vendar so jo v nekaterih nedavnih manjših serijah primerov ugotovili celo pri 0,9 do 5,4 % vseh bolnikov s SAK 1 2 3. O njej so poročali v povezavi s številnimi boleznimi oziroma motnjami, kot so: cerebralna amiloidna angiopatija (CAA), posteriorni reverzibilni encefalopatski sindrom (PRES), reverzibilni cerebralni vazokonstrikcijski sindrom (RCVS), žilne malformacije, neoplazme, koagulopatije, vaskulitis, tromboza možganskih venskih sinusov ali ven (TVS), kavernom, možganski absces, bakterijski meningitis, hipofizna apopleksija, arterijska disekcija ter uživanje kokaina in amfetamina 2 4. Zaradi širokega spektra možnih žilnih in nežilnih vzrokov, kSAK pogosto predstavlja diagnostičen problem 5. V nadaljevanju prispevka obravnavava najpogostejše vzroke, klinično sliko, diagnostiko in prognozo kSAK.
Najpogostejši vzroki lokalizirane konveksitetne SAK
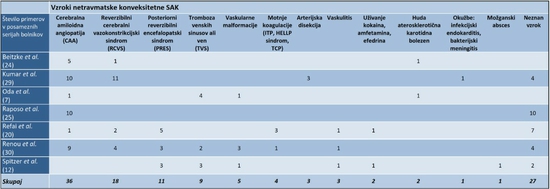
V nedavno objavljenih primerih in serijah bolnikov je bila kSAK najpogosteje povezana z CAA, RCVS, PRES ali s trombozo venskih sinusov (Tabela 11 2 6 7 8 9 10). Med starejšimi bolniki je bila lokalizirana kSAK največkrat povezana s CAA, pri mlajših pa z RCVS 2.
Cerebralna amiloidna angiopatija (CAA) je degenerativna angiopatija, za katero je v steni majhnih in srednje velikih arterij leptomening in možganske skorje značilno kopičenje beta-amiloida 11. Glede na 784 avtopsij je bila incidenca CAA ocenjena na 2,3 % pri starosti 65-74 let, 8 % pri starosti 75-84 let in 12 % nad 85 let 12. Pogosto je asimptomatska, zato je njena incidenca klinično podcenjena. Klinično se lahko pokaže z nenadnimi žariščnimi nevrološkimi izpadi zaradi možganske krvavitve, z epileptičnimi napadi ali z demenco 11. Glede na bostonske kriterije je diagnoza verjetna pri bolnikih nad šestdesetim letom starosti z multiplimi lobarnimi kortikalnimi ali subkortikalnimi krvavitvami 13.
CAA je najpogostejši vzrok za kSAK pri starejših od šestdeset let 2. Bolniki s kSAK zaradi CAA običajno nimajo glavobola, pač pa imajo pogosto prehodne žariščne nevrološke izpade, ki so podobni prehodnim ishemičnim motnjam, žariščne epileptične napade ali simptome, podobne migrenski avri 1 2. Na CT glave je videti hiperintenziven signal v področju sulkusov konveksitet možganov, subarahnoidno krvavitev pa potrdimo z MRI glave, kjer je večkrat videti tudi posledice lobarnih subkortikalnih krvavitev in površinsko hemosiderozo. Pri teh bolnikih je SAK domnevno posledica pokanja leptomeningealnih arterij, oslabljenih zaradi depozitov amiloida 5. Specifičnega zdravljenja ni.
Reverzibilni cerebralni vazokonstrikcijski sindrom (RCVS) je skupno ime za spekter različnih patoloških stanj, za katera je značilna reverzibilna multifokalna segmentna konstrikcija srednjih in velikih možganskih arterij s posledičnim, nenadno nastalim, hudim utripajočim glavobolom z nevrološkimi izpadi ali brez njih 5. Na slikovnih preiskavah glave lahko poleg multifokalne segmentne konstrikcije možganskih arterij vidimo še hemoragično ali ishemično možgansko kap, PRES, možganski edem, subduralno krvavitev in kSAK. Diagnozo potrdimo z reverzibilnostjo arterijskih konstrikcij po treh mesecih 14. RCVS je najpogostejši vzrok netravmatske kSAK pri mlajših od šestdeset let 2. Najpogosteje prizadene mlade, zdrave ženske v rodni dobi. Dejavniki tveganja so eklampsija, obporodno obdobje, izpostavitev vazoaktivnim snovem (nazalni dekongestivi, triptani, SSRI, kanabis) 15. Točen mehanizem nastanka ni znan, v ospredju so prehodne spremembe žilnega tonusa pod vplivom simpatičnega živčnega sistema 16. Specifičnega zdravljenja ni, potrebno je prekiniti vnos vazoaktivne snovi 15, priporočajo tudi uporabo inhibitorjev kalcijevih kanalčkov 17.
Posteriorni reverzibilni encefalopatski sindrom (PRES) je klinično-radiološka entiteta, ki jo opredeljujejo glavobol, spremenjen mentalni status, epileptični napadi, motnje vida in zavesti ter vazogeni edem pretežno bele možganovine v okcipitalnem in parietalnem režnju obojestransko 18. Veliko bolnikov ima komorbidnosti, kot sta huda kronična hipertenzija in imunosupresija (transplantacija organov ali kostnega mozga, citostatiki). Mehanizem nastanka PRES ni jasen, povezan je verjetno z moteno avtoregulacijo možganskega žilja 19 20. Pri 5-17 % bolnikov lahko pride do parenhimske krvavitve in kSAK 21.
Tromboza možganskih sinusov in ven (TVS) je z incidenco 0,2-1.3/100.000 razmeroma redka bolezen, za katero je slikovna diagnostika z venografijo ključnega pomena za postavitev diagnoze in nato za zdravljenje z antikoagulantno terapijo 22. Običajno prizadane mlajše ljudi, pogosteje ženske in se klinično lahko kaže z žariščnimi nevrološkimi izpadi, epileptičnimi napadi in/ali z znaki povišanega intrakranialnega tlaka. SAK je pri TVS redko izolirana konveksitetna, običajno so ji pridruženi tudi hemoragični venski infarkti 22 23 24. Natančen mehanizem SAK zaradi TVS ni znan. Domnevajo, da širjenje tromboze duralnih sinusov v povrhnje vene z dilatacijo tankih, krhkih kortikalnih ven, ki rupturirajo v SA prostor, povzroči lokalno vensko hipertenzijo 25. Dejavniki tveganja za TVS so nosečnost, poporodno obdobje, uživanje oralnih kontraceptivov, intrakranialne okužbe, pomanjkanje proteina C in S ter antitrombina III, antifosfolipidni sindrom, neoplazme, dehidracija, poškodba, kajenje in vnetne bolezni 23.
Klinična slika lokalizirane konveksitetne SAK
Klasični simptomi SAK - nenaden hud glavobol, trd vrat in motnja zavesti - so prisotni le pri polovici bolnikov s kSAK 10. Odsotnost simptomov in znakov klasične klinične slike je pri kSAK verjetno posledica odsotnosti krvi v bazalnih cisternah ali zadnji kotanji in prisotnosti majhne količine krvi v subarahnoidnem prostoru. Pri polovici bolnikov se kSAK klinično kaže s prehodnimi žariščnimi izpadi s senzoričnimi in motoričnimi simptomi, ki lahko posnemajo TIA, pa tudi z migreno z avro ali z epileptičnimi napadi, ki so pri anevrizmatski SAK redki 2 5. Pri bolnikih, mlajših od šestdeset let, pri katerih je kSAK pogosto povezana z RCVS, PRES ali s TVS, se razmeroma pogosto pojavi nenaden intenziven glavobol, pri bolnikih, starejših od šestdeset let, pri katerih je kSAK pogosteje povezana s CAA, pa je glavobol redek 1 2 5.
Diagnostika
Pri bolniki z opisano simptomatiko in kSAK na CT-ju je potrebno takoj opraviti še CT angiografijo možganskega žilja z arterijsko in vensko fazo, ki nam omogoča prikaz anevrizme, žilne malformacije in TVS 5. Občutljivost CT-ja glave je pri majhni krvavitvi majhna, zato je potrebno kSAK potrditi z MR glave, pri čemer so nam pri etiološki opredelitvi v pomoč različne sekvence sekvence (fluid attenuated inversion recovery (FLAIR), T2-weighted gradient-recalled-echo (GRE T2), diffusion-weighted imaging (DWI), three-dimensional time-of-flight (3D TOF) MR angiografija, venografija, gadolinium T1) 5. Kljub učinkovitosti neinvazivnih slikovnih diagnostičnih metod, sta pri etiološki opredelitvi včasih potrebi tudi invazivni metodi: lumbalna punkcija in digitalna subtrakcijska angiografija (DSA).
Prognoza
V seriji 24 bolnikov s konveksitetno SAK je bil izhod pri 36 % bolnikov ugoden, pri 64 % bolnikov pa slab; 5 bolnikov je bilo odvisnih od nege, 5 pa jih umrlo (9). Slabša prognoza je bila povezana s starostjo nad 60 let. Ponovna kSAK je bila redka, a je pomenila slab prognostični dejavnik.
Zaključek
Lokalizirana netravmatska kSAK je subtilna najdba na urgentnem CT-ju glave, ki naj zaradi različnih možnih vzrokov hitro sproži dodatno slikovno diagnostiko: CT angiografijo z arterijsko in vensko fazo vratnih in znotrajlobanjskih žil, MR glave in eventuelno DSA. Med različnimi možnimi vzroki je pri starejših bolnikih najpogostejši vzrok CAA, pri mlajših bolnikih pa RCVS, TVS in PRES. Pri mlajših bolnikih zdravljenje osnovne bolezni in simptomatsko zdravljenje običajno vodi k ugodnemu kliničnemu izidu.
-
___
-
Beitzke M, Gattringer T, Enzinger C, et al. Clinical presentation, etiology, and long-term prognosis in patients with nontraumatic convexal subarachnoid hemorrhage. Stroke 2011; 42: 3055-3060. ↩
-
Kumar S, Goddeau RP, Selim MH, et al. Atraumatic convexal subarachnoid hemorrhage. Neurology 2010; 74: 893-899. ↩
-
Murai Y, Kobayashi S, Teramoto A. Subarachnoid hemorrhage of unknown etiology along the cortical convexity. J Nippon Med Sch 2012; 79: 301-306. ↩
-
Van Gijn J, Rinkel GL. Subarachnoid hemorrhage: diagnosis, causes and management. Brain 2001; 124: 249-278. ↩
-
Cuvinciuc V, Viguier A, Calviere L, et al. Isolated acute nontraumatic cortical subarachnoid hemorrhage. Am J Neuroradiol 2010; 31: 1355-1362. ↩
-
Oda S, Masami Shimoda, et al. Cortical subarachnoid hemorrhage caused by cerebral venous thrombosis. Neurol Med Chir 2011; 51: 30-36. ↩
-
Raposo N, Viguier A, Cuvinciuc V, et al. Cortical subarachnoid haemorrhage in the elderly: a recurrent event probably related to cerebral amyloid angiopathy. Eur J Neurol 2011; 18: 597-603. ↩
-
Refai D, Botros JA, Strom RG, et al. Spontaneous isolated convexity subarachnoid hemorrhage: presentation, radiological findings, differential diagnosis, and clinical course. J Neurosurg 2008; 109: 1034-1041. ↩
-
Renou P, Tourdias T, Fleury O, et al. Atraumatic nonaneurysmal sulcal subarachnoid hemorrhages: a diagnostic workup based on a case series. Cerebrovasc Dis 2012; 34: 147-152. ↩
-
Spitzer C, Mull M, Rohde V, et al. Non-traumatic cortical subarachnoid haemorrhage: diagnostic work-up and aetiological background. Neuroradiology 2005; 47: 525-531. ↩
-
Viswanathan A, Greenberg SM. Cerebral amyloid angiopathy in the elderly. Ann Neurol 2011; 70: 871-880. ↩
-
Greenberg SM, Vonsattel JP. Diagnosis of cerebral amyloid angiopathy. Sensitivity and specificity of cortical biopsy. Stroke 1997; 28: 1418-1422. ↩
-
Knudsen KA, Rosand J, Karluk D, et al. Clinical diagnosis of cerebral amyloid angiopathy: validation of the Boston criteria. Neurology 2001; 56: 537-539. ↩
-
Calabrese LH, Dodick DW, Schwedt TJ, et al. Narrative review: reversible cerebral vasoconstriction syndromes. Ann Intern Med 2007; 146: 34–44. ↩
-
Ducros A, Boukobza M, Porcher R, et al. The clinical and radiological spectrum of reversible cerebral vasoconstriction syndrome: a prospective series of 67 patients. Brain 2007; 130: 3091–3101. ↩
-
Schwedt TJ, Matharu MS, Dodick DW. Thunderclap headache. Lancet Neurol 2006; 5: 621-631. ↩
-
Singhal AB, Hajj-Ali RA, Topcuoglu MA, et al. Reversible cerebral vasoconstriction syndromes: analysis of 139 cases. Arch Neurol 2011; 68: 1005-1012. ↩
-
Hinchey J, Chaves C, Appignani B, et al. A reversible posterior leukoencephalopathy syndrome. N Engl J Med 1996; 334: 494-500. ↩
-
Lewis LK, Hinshaw DB Jr, Will AD, et al. CT and angiographic correlation of severe neurological disease in toxemia of pregnancy. Neuroradiology 1988; 30: 59-64. ↩
-
Strandgaard S, Paulson OB. Cerebral autoregulation. Stroke 1984; 15: 413-416. ↩
-
Hefzy HM, Bartynski WS, Boardman JF, et al. Hemorrhage in posterior reversible encephalopathy syndrome: imaging and clinical features. Am J Neuroradiol 2009; 30: 1371-1379. ↩
-
Ferro JM, Canhão P, Stam J, et al. Delay in the diagnosis of cerebral vein and dural sinus thrombosis: influence on outcome. Stroke 2009; 40: 3133. ↩
-
Benabu Y, Mark L, Daniel S, et al. Cerebral venous thrombosis presenting with subarachnoid hemorrhage. Case report and review. Am J Emerg Med 2009; 27: 96-106. ↩
-
Panda S, Prashantha DK, Shankar SR, Nagaraja D. Localized convexity subarachnoid haemorrhage - a sign of early cerebral venous sinus thrombosis. Eur J Neurol 2010; 17: 1249-1258. ↩
-
Oppenheim C, Domigo V, Gauvrit JY, et al. Subarachnoid hemorrhage as the initial presentation of dural sinus thrombosis. Am J Neuroradiol 2005; 26: 614-617. ↩
Mateja Repar, dr. med.,
Klinični oddelek za vaskularno nevrologijo in intenzivno nevrološko terapijo,
Nevrološka klinika, Univerzitetni klinični center Ljubljana
Prof. dr. Fajko F. Bajrović
Klinični oddelek za vaskularno nevrologijo in intenzivno nevrološko terapijo,
Nevrološka klinika, Univerzitetni klinični center Ljubljana
Inštitut za patološko fiziologijo,
Medicinska fakulteta, Univerza v Ljubljani
Recenzija:
Prof. dr. Bojana Žvan, dr. med., prim., višja svetnica
Univerzitetni klinični center Ljubljana, Klinični oddelek za vaskularno nevrologijo in intenzivno nevrološko terapijo,
Nevrološka klinika
bojana.zvan@kclj.si